みんなが支え合って楽しく働き続けられる
救命救急センターにしたい
【救急科】椎野 泰和医師
(川崎医科大学附属病院救急科 副部長)-(前編)
学生時代から救急医を志して

――救急に興味を持ち始めたのはいつごろでしたか?
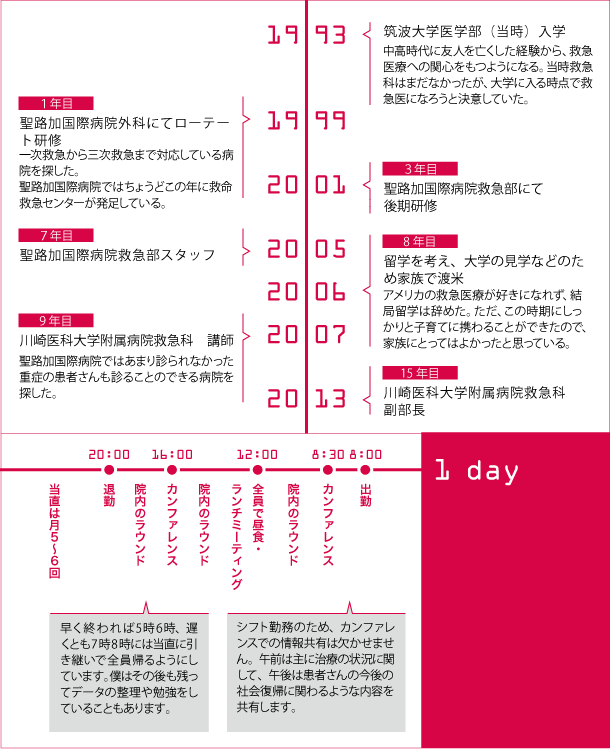
椎野(以下、椎):中学・高校時代に、同級生が2人、外傷で亡くなったことがきっかけでした。当時、重症外傷をシステマティックに診られる病院は地元にほとんどなく、僕は「どうして助けられないんだ」と憤りを覚えました。それから救急医を目指すようになったのですが、医学部入試の面接で救急をやりたいと主張しても、「そんな科はないよ」と言われる時代でした。けれど今後必ず救急の分野は発展してくるだろうと考えていたので、大学に入ってからも救急をやるのに必要な勉強しかしていませんでした。
――研修病院を選んだ決め手は何でしたか?
椎:大学4年のとき、当時有名だった高度救命救急センターに見学に行く機会をもらったのですが、僕がやりたい救急とはちょっと違うなと感じました。確かにセンターでは重症患者さんを劇的に助けていましたが、僕は、頭をぶつけてしまったとか、高熱が出たとかで、歩いて病院に来る患者さんも診られる医師になりたかった。当時、一次救急から三次救急まで全てをやっている医療機関はそう多くなかったので、それに一番近いと感じた聖路加国際病院を研修先に選びました。僕が研修に入ったのが、ちょうど聖路加が救命救急センターを立ち上げた年だったので、僕も研修医として立ち上げに携わりました。

みんなが支え合って楽しく働き続けられる
救命救急センターにしたい
【救急科】椎野 泰和医師
(川崎医科大学附属病院救急科 副部長)-(後編)
大学病院で臨床教育に携わる
――この病院に来られる前に、留学を検討されたんですね。
椎:はい。一旦常勤を離れて、妻と子ども2人を連れて渡米し、ジョンズ・ホプキンス大学などを見学しました。独自に研究留学のアプライを取ったりしていたんですが、いざ向こうに赴任するという話になってから、「アメリカの救急医療ってあんまり好きじゃないな」と思ってしまったんです。理由のひとつは、医療に対するアクセスがすごく不便なこと。向こうには国民皆保険はないので、保険の種類によって受けられるサービスが異なることに違和感がありました。もうひとつは、アメリカのERでは処置の後はほとんど患者さんに関わらないこと。僕は患者さんと話もしたいし、ある程度先まで見守れるところで働きたかった。この2点を考えた結果、留学は辞めました。
――その後、川崎医科大学に入職されたんですね。
椎:重症外傷や熱傷、敗血症などの極めて重症な患者さんを診る機会が少なかったので、そのあたりを勉強したいなと思ってこの病院に来ました。また聖路加では臨床教育の指導もしていたので、ここでも教育に携わることを希望しました。
この病院で臨床教育に関わって驚いたのは、目標が明確な研修医が多いということでした。ここは附属高校があるので、高校に入学する時点で家を継ぐと決めている人も多いんです。逆に聖路加には、上昇志向を持った人は多くても、将来どこでどんな医師になっていたいか、はっきりしている人はあまりいませんでした。どちらがいい・悪いではありませんが、その違いに面白みを感じました。
――ゴールがはっきりしている研修医が、救急で研修をするメリットは何なのでしょうか?
椎:救急で、患者さんが超急性期からどんな経過を辿って社会復帰に向かうかという一連の流れを見る経験をしていれば、いずれ地域に戻って開業するときに、自分は今どこを担っているかをイメージできるようになるのではないかと思います。その上で、「ここまでは処置できる」「これはできないから送る」という判断ができるようになれば、結果的に地域医療の質も上がり、地域の病院や診療所と中核病院との連携もうまく行くようになるのではと考えています。
楽しく働ける現場にしたい
――副部長としてチームのリーダーを担う中で、気をつけていることはありますか?
椎:救急の現場って、精神的にも肉体的にもかなりストレスがかかる場だと思うんです。大失敗も経験しますし、患者さんを助けられず打ちひしがれることも多いです。けれど、その度に心が折れていると持たない。そういうとき、医師同士がお互いに支え合って、楽しく働けるように気を遣い合えるような現場にしたいんです。
今僕がチームの標語として掲げているのは「しんどく、楽しく」。僕の夢は、みんなが楽しく働き続けることができる救命救急センターをつくっていくことですね。すごく優秀な人がいなくても、仲間が互いに支え合って、笑っていられれば、どこにも負けない成績がついてくるのではないかと思っています。
――10~20年後、どんな医師になっていたいですか?
椎:僕自身はずっと一臨床医のつもりでいますが、歳をとったら徐々にチームのリーダーシップも譲っていかなければならないでしょうね。まあ、絶対にどこかで腕も体力も落ちてきますし、ちゃんと頭が働くのってせいぜいあと10年ぐらいだろうと思うんです。だからこそ、日々自分の行いを振り返り、決断力や知識が落ちていないかを自覚できる医師でいたいですね。
1999年筑波大学医学部卒業
2014年1月現在 川崎医科大学附属病院救急科 副部長



- No.44 2023.01
- No.43 2022.10
- No.42 2022.07
- No.41 2022.04
- No.40 2022.01
- No.39 2021.10
- No.38 2021.07
- No.37 2021.04
- No.36 2021.01
- No.35 2020.10
- No.34 2020.07
- No.33 2020.04
- No.32 2020.01
- No.31 2019.10
- No.30 2019.07
- No.29 2019.04
- No.28 2019.01
- No.27 2018.10
- No.26 2018.07
- No.25 2018.04
- No.24 2018.01
- No.23 2017.10
- No.22 2017.07
- No.21 2017.04
- No.20 2017.01
- No.19 2016.10
- No.18 2016.07
- No.17 2016.04
- No.16 2016.01
- No.15 2015.10
- No.14 2015.07
- No.13 2015.04
- No.12 2015.01
- No.11 2014.10
- No.10 2014.07
- No.9 2014.04
- No.8 2014.01
- No.7 2013.10
- No.6 2013.07
- No.5 2013.04
- No.4 2013.01
- No.3 2012.10
- No.2 2012.07
- No.1 2012.04

- 医師への軌跡:窪田 泰江先生
- Information:January, 2014
- 特集:チーム医療への誘い 多職種連携の現在と未来
- 特集:EPISODE #01 精神科救急
- 特集:EPISODE #02 創傷治療
- 特集:EPISODE #03 血管内治療
- 特集:EPISODE #04 在宅医療
- 特集:多職種連携の現在と未来 日本医師会副会長・今村 聡先生に聴く
- 特集:地域のリソースを知り、 連携ができる医師を育てる
- 特集:多職種連携をテーマとした学生イベント
- 医学教育の展望:地域のニーズに応じた継続的な多職種連携教育
- 同世代のリアリティー:接客業(CA) 編
- NEED TO KNOW:患者に学ぶ(潰瘍性大腸炎)
- チーム医療のパートナー:言語聴覚士
- 地域医療ルポ:三重県津市|久藤内科 久藤 眞先生
- 10年目のカルテ:救急科 相坂 和貴子医師
- 10年目のカルテ:救急科 土谷 飛鳥医師
- 10年目のカルテ:救急科 椎野 泰和医師
- 日本医師会の取り組み:医療事故調査制度の創設
- 日本医師会の取り組み:産業医の役割
- 医師の働き方を考える:「地域の世話焼きおばさん」として、子どもからお母さんまで見守る
- 大学紹介:東京医科大学
- 大学紹介:富山大学
- 大学紹介:近畿大学
- 大学紹介:産業医科大学
- 日本医科学生総合体育大会:東医体
- 日本医科学生総合体育大会:西医体
- 医学生の交流ひろば:1
- 医学生の交流ひろば:2
- 医学生の交流ひろば:3
- 医学生の交流ひろば:4
- FACE to FACE:香田 将英×小池 研太郎

